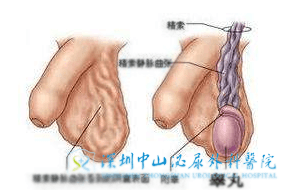
�������к���һ�����������ص����ʡ����ڵı�ǩ�����Ŀ�����������Ƚ���ԴԴ��������־��ظ������ǣ���ë����ë��սһ�꣬�����������ֵ��졣���ڱ�����ս���������������ױȵ��˿ڽṹ��
��������������ʾ�������˿�ƽ�������32�ꡣ
������ҫ���漣��������������ˡ�ֻ�ǣ���ʮ���������Ǽ�Ҫ������������Ҫ�����������������ܳ���֮�ء�������10%-15%�IJ���֢�����ʣ���������������Ⱥ����Υ�С�
����������ϵ���������С�
������������ܹ�����������ʲô����ô���������Ǵӹ�עһ��ԼΪ5000�˵�Ⱥ�忪ʼ��
�������ǣ���������֢���ߡ�

�������������֢��Ϊһ�ּ�����ͳ�����ķ����ʣ���ô�����������ټ�����Ŀǰ���в�ѧ������ʾԼռһ��������Ⱥ��1%��ԼΪ�������������巢���ʵ�4����ֻ�ǣ������ƺ�����ҽԺ�Ѿ��������ģ�������֢����ʹ����ҽ�ƴ�ҵ��ʿ��Ҳ������֪��
������������������˼����������һ��ҽѧ���⣬Ҳ��һ��������⡣
������������������֢����Ϊ������“��֢”�����Ƴ����������Ѻ���ս����������Ϊû�����Ƽ�ֵ������������ơ�ֱ���������ڵ�����ע����(ICSI)��ʱ��������ʹ“������1�����ӣ�������һ������” �������ϳ�Ϊ��ʵ������֢�����Ʋŵõ����������ӣ��Ӷ������߽������п�ҽ������Ұ��
����������ˣ�������Ϊҽ�������ҽ�ƻ��������ԡ���Ϊ����֢��������������������ۣ�����ϡ����������ӵĻ�ȡ�����棬�ٵ�������ֳ���ƣ���Ҫ��ѧ�ƵIJ��룬ÿһ�����ڶ��б�����ͨѧ�ƵĶ���Ҫ���ҳ����˲�ȷ���ԡ�
����������ֳ���ĵ�ǿ��ƽ̨�����dz�����ע����֢��Ⱥ����������ʹ�ɷ�������������֢����Ϻ�������ϵ��ͨ�������㷨��������ģ�ͱ��������ǹ��������Ŀǰ������֢��ȺԼΪ5000�����ҡ�
����է��֮�£�������ݿ��ܻ����������ɣ����ų�������ȶ�Ŀռ䣬�����Ծ��������á���ʵ�ϣ�������1000��ij�ס�˿ڡ�2000��Ĺ����˿��У�5000��ʵ�ڲ���(ʵ������ֻ�����)��
����ֻ�ǣ�����ɢ����������Լ�į��
����һ��Vlogger�Ĺ���
����2017���°��꣬�ҵ���Ȧ��ð��һλ�涶����Ůʿ����ֵ������ѣ�����Щ���ȼ�¼�Լ����ֵ�Vlogger��ͬ�����ĸ�������˸С��ǵ���һ������������֮�⡷��������Ȼ���£����˶��ݣ�
����Ե����������������֮��
��������ȴҪ����Σ�����మ
����Ҳ��δ��ңԶ�ڹ���֮��
������Ը�غ�δ֪��Ϊ��ȴ�
����……
��������������˭��2017�����е��ޣ������ҵ��ˡ�
���������뼸���Ӻ�����������˽�ģ����ż�ɽ˵���Ϲ��Ǹ�����֢���ߡ�������ʧ������������ô��û�о���?�������ƺܾ��ˣ����˺ܶ�ҩ�����˺ܶ�Ǯ��Ϊʲô���β�����?�ִ�ҽѧ���Ǻܷ�����?���Ϲ���Ҫ�ϵ��ˣ����ܰ��������?���ж��İ�����……
�����Ҽ�Ĭ�������ξ���һ˲������������������û�С�
�����ҿ��Ƶظ���������õ��湵ͨ��
��������������ҽԺ�����ˡ�
����ͦ�����С��ڶ��������ã�غ��С������ѪFSH����2���࣬AZFδ��ȱʧ�������Ƿǹ���������֢(NOA)����Ϸ��ø���ҩ��2���࣬�ڲ�ͬʡ������ҽԺ����2��غ���죬��û�з��־��ӡ�
������Ȼ���Ǹ��ֲ���Ը���һ��ǽ������Ϲ�����һ������ȡ���������ˣ�ʪƬ��鷢���������������……
�������µĽ���ǣ�����3����������1������ȡ����3����̥��ֲ�����dzɹ�������һ��С��ʹ��
��������һ���ܵ��͡�����־������֢���߳ɹ���Ӥ�Ĺ��¡�
��������ƪ�������½�����Ȼ��ζ���Ҽ�ֽ�������£���������Ϊ�ҵ���Ȧ����һλ���ֵ�Vlogger������Ϊ�����д����ԡ��ҵ�Ŀ��֮һ����ϣ������ܹ���ע����֢����ʶ����֢��Ϻ����ƵIJ�ȷ���ԡ�������˽���ƪӢ�����ף��ž�����ҹд����ƪ���ģ��������ô����ȷ������Ƿݲ�ȷ���ԣ�����ϣ����ȴ��ʧ���ԡ�
����ȱ����ͨ����Ͽ��ܻ�����ߴ����˺�
������ĿǰΪֹ������֢�Ա�����Ϊ�����Һ��û�з��־��ӡ�
����2010������������֯��5�桶WHO���ྫҺ����봦��ʵ�����ֲᡷ�Ƽ������ξ�Һ����(3000g����15����)��ȡ�����и߱������δ���־��ӣ�ͬʱ�ų����侫�������侫�ȣ��������Ϊ����֢��
����ÿ���ʱ�����Ƕ�ƣ�����߽��ͣ���������ָ��������Һ��û�о��ӣ��������غ������û�о��ӣ���Ҫ��һ������������
�������������ѣ��Ҿ�����û�о���?
�������������������һλ���ߣ���Ϊ��������ȥ��ҽ����1��Сʱ���㱻��֪��Һ��û�з��־��ӣ������Ϊ“����֢”���������ڵ�ͷһ���ƹ����¹����ˣ�ijЩ������δ��ʼ���ѽ������Ʊ����������˺���������з�Ӧ������ڸ��ӵ��������أ���Ӱ�������ǵ������ۺͼ�ֵ�ۣ����������ǵ���������µ��ǣ������˺����ܻᲨ��������ż��ԭ����ͥ������Ӱ�����������ԣ�ҽ��Ҫ������ϡ���ȹ�ͨ��

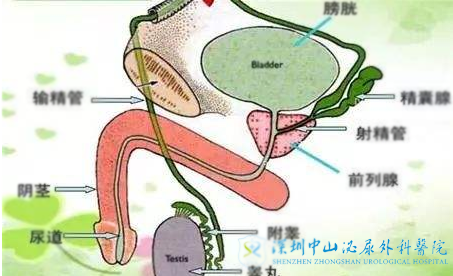
����Ŀǰ������ͨ��������֢��Ϊ����������֢(OA)�ͷǹ���������֢(NOA)��OA��ָغ�������������������Ǿ��ӵ�����ܵ����裬ʹ���������������Һ�С������100%���Ի�þ��ӣ������ϣ�������һ��IJ�����������������ͬ����NOA������ߵ�غ�費�ܲ������ӻ�ֻ�������������ӣ����¾�Һ���Ҳ������ӡ�����ʱ������ϰ���ڽ�����֢��ͬ��NOA�������������ǵ�˼άϰ�ߡ����˵OA����ϸ�������ɵ����龪һ������NOA����ϣ������������з�֮ʹ��
�������ǵ����ݱ�������Ժ���Ϊ����֢�Ļ��ߣ�����ԺѰ������ʱ��Լ7%-11%��ͨ����Һ���ľ��췢���������ӣ���ϱ���Ϊ“���侫��֢”���������ǹ������ĵ����顣��Ϊ��ֻҪ��Һ�����������ӣ����ǾͿ���ͨ��ICSI����ʹ���ǻ������ѧ�����
����0��1��������������Զ�ľ��롣
��������֢�ļ������ʮ����Ҫ
����OA��NOA�����Ʒ���������Ȼ��ͬ������һ��ȷ������֢������Ի���غ����������ܽ��г����������������ȷ�ؼ�����ϡ�äĿ��ҩ�����ƻ�������ȡ��ֵ�����á�

����2018������ASRM������������ֳЭ�����ίԱ�������һ��ָ�������Ϊ��������������ֳ��Ӱ��ѧ���(��ֱ���ʳ������Ҳʳ���)���Լ��زⶨ(��������B)�Լ��Ŵ�ѧ���(��YȾɫ��ȱʧ������ѪȾɫ����ͷ�����CFTR�������)�ȶ�����֢�ļ������ʮ����Ҫ������һ�������Լ���Ļ��ߣ��ɿ����������غ��������
���������غ���������л��������壬������Ϊ��OA��NOA������ϵĽ������Ӧ�������������Ȼ������ȷ���ʱ�����ǣ�����NOA�����Դ�Ļ��ߣ������غ��������ʵʩӦ�����������������غ���ڽ���ľ�����������֯��Ӱ���������ȡ���ijɹ��ʣ�Ŀǰ��������غ��ȡ����ͬ�����С�
����Ҫ�ر�ָ�����ǣ���������Ŀ���ǽ��м�����ϣ������ǽ��в�������������ʱ���������������֢�������������ޡ��ⲻ��ҽ�������ܣ�Ҳ����ҽ��ȱ��̽������������ġ����Ƶ����ѻ��߲�Ҫ�����ڲ���Ѱ�ң���ϣ�����ߴӹ�ȥ���ѳ�����רע������Ľ�������ң�Ϥ��·����˵����ԭ���ԭ����ԭ��
��������������֢(OA)�����ƾ���
��������������֢(OA)���������Ʒ��������֣�����ؽ��侫�ܵ���Ȼ����������ȡ����ICSI���ơ�
��������ȡ����ICSI���ƣ�ȡ����ʽ�������������ֽ����룬����������OA�����ơ����÷��������߰�����Ů������ܸ��ӵ�ҽ�Ƹ�Ԥ��
��������������Ǻϼ����ķ�չ���侫�ܹ����غ���������OA����������ؽ������ĸ�ͨ�ʼ�������������ߣ�����������С�����õ�����һ��������ͨ�ɹ�����Һ�������룬���߿ɸ�����Ը��Ȼ����������ۺ�Ŀǰ���������ױ��������侫���Ǻ���(MVV)�ĸ�ͨ��Լ70%-99.5%��������Լ36%-92%;���侫�ܸ�غ�Ǻ���(MVE)�ĸ�ͨ��Լ30%-90%��������Լ20%-50%��
������Ҫָ�����ǣ�ѡ������ؽ�����֮ǰ������Ӧ������ż�������������Ů�����䣬���������������ڲ��ɾ�������Ѿ�����ȱ�ݣ�������ֳ��Ψһ��ѡ��ֻ��Ů������������ʱ���Ի���غ���������ܡ��侫�ܵ��������(ԭ��λ�����������ʵ�)��������ͨ�ļ��ʡ���Һ���ܸ��Ƶij̶��Լ����߶���Ů�������ڴ������ؽ����ۺ����������������Ƿ��������Ʋ������塣�������侫�ܵ����衢�侫�ܵ��ؽ�����ʧ�ܻ��踴������غ���ڹ��衢�����Ը�غȱʧ�������Ե���/˫���侫��ȱ��(CUAVD/CBAVD)�Ȳ��߱��ؽ�������OA���ߣ�Ӧͨ������ȡ����ȡ������ICSI���ơ�
������ȷ��ʶ�ǹ���������֢(NOA)��ҩ������Ч��
����NOA�������������������ս�ԵĹ���֮һ��
�������ݲ���NOA�ֿɷ�Ϊԭ����NOA(غ����)�ͼ̷���NOA(غ��ǰ��)�����У��̷����������ܸı������NOA����ټ���������Ϊ�ʹ����ټ��������ٹ��ܼ���֢(HH)������Ҳ��Լ��о�������������HH�����NOA����ҩ�����ƺ���������ӵı���ԼΪ80%������������HH(��Ⱦ��ҩ����������˵�)�����NOA����100%��ͨ��ҩ�����ƻ�þ��ӡ�
�������ҵ��ǣ��ٴ�����ԭ����NOA������

����ԭ����NOA��ҩ������Ч�����ڽϴ����顣����Ϊֹ��EUA��EAA��AUA��ָ���У���û�ж�NOA�ľ������ڷ��������������ۡ�2015����ô��ָ���У�ֱ��NOA�ľ������ڷ����������Ի��档Ϊ������Ĺ������о������������ض���NOA���ߣ�ҩ�����ƺ�Һ�г��־��ӵĸ���ԼΪ10%��
����2015��BJUI����Alayman Hussein��һ��������о�������Ŀǰ���������(612��)��NOA���ߣ�������NOA���߽��ܼ����Ż����ƺ�Ծ��ӻ�ȡ��Ӱ�졣�о��ų�����غ����ʷ��غ����������������������š���������Ѫ֢����״�ٹ����쳣�����ܷŻ��ƵĻ��ߣ���ClomipheneӦ�ý���֢��FSHˮƽ����������ֵ1.5��(�Ŵ�ѧ�쳣�Ļ�����ñ��Զ����ų�������ע)��Ҳ���ų����⡣���߷�Ϊ��ҩ��������(�����飬116�ˣ�ֱ�ӽ���������ȡ��)��ҩ��������(�����飬496��)��ҩ�����������Clomiphene���ƣ����������ƺ����Ѫ���Լ���(T��FSH)�ķ�Ӧ��Ϊ4�飬�ֱ����Լ�������Clomiphene��Clomiphene+ HCG��ͣ��Clomiphene����HCG+HMG���ƣ�����ʱ����λ��4-6���¡������ʾ��Լ11%(54/496)�Ļ���(��������)�������ƺ�Һ�г����˾��ӣ�442��δ�����������߽���������ȡ���ijɹ���ԼΪ57%�����ڶ�����ĵ�33.6%��
������ƪ���µĽ���ij�̶ֳ��ϴ�����Ŀǰ��ҵ��۵㣺������ҩ�����ƶ���ijЩNOA���߿������ã��㹻�Ƴ̵����ƺ���Ի��������ӣ�������ߺ�������������ȡ���ijɹ��ʡ�
����һֱ�����������ŶӺ����Ӿ��ӷ������ڷ��ڵ��ػ��ƵȻ������۵�ѧϰ���������ѵ���ʶ��������Ծ��ӷ����ĵ��ػ��Ƶ���֪�������ޣ�ҲԶ���ڷ��ڵ��ػ������ܽ��͡�����������ijЩ�ض���ԭ����NOA���ߣ��������ڷ��������Կɻ��档���������ܽ��˽�4������ݣ������ʾ��Ч��ԼΪ7%�������������Ĵ����ˡ����ǵľ���֮һ�ǣ����������غ��������ԭ��������غ���������ܴ���“����Ҷ”�ķ��գ��������������ظ��ľ�Һ����ϸ��ѧ������ѡ���߽����ڷ������ơ������Ч��һ����ָ����ֵ����ǰ�ڽ��о������ڷ��������Ƿ�����������ȡ���ijɹ��ʣ�����һ�����Իش�����⡣
������Koji Shiraishi���ԣ�����֮���Խ�NOA���ڷ������Ƴ�Ϊ�����Եģ����������Եģ�����һ��ԭ���������ȱ�����յ����ӷ������ڷ��ڵ��ڻ��Ƶ��������⣬��ʾNOA�IJ�������ѧ���ƣ�������Ч��NOA�ڷ������Ʒ������ٴ����飬��Ҫʹ���ϸ���������
�����ڴ������о���ͻ���Խ�չ��
�����Ժϲ������������ŵ�NOA�����������ƿ��ܻ���
������������������NOA�ij�������֮һ���о�������Լ5%-10%��NOA�ϲ���ͬ�̶ȵľ����������š�������ߵľ����������ţ�������һ���ɺϰ鷢����������غ����������˥�ߵ�ֱ�Ӳ���Ŀǰ�����ۡ�
����META������ʾ�����ų��Ŵ�ѧ�쳣�ϲ������������ŵ�NOA���ߣ��Ծ����������Ž����������ƺ�Լ21%-55%�Ļ��߾�Һ�з��ֻ���ӣ���ʹ��ż��Ȼ���л��þ����и�����ֳ����;�������Ƶijɹ�����غ�財����֯ѧ����йأ��Ƽ���ǰ�������غ���졣��һ���о�������������������Ƶ�Զ����Ч�в���ȷ������Һ�г��־����ߣ�����Լ22%-56%��������֢������Ӧ��ʱ�䶳���澫�ӡ�����������Ϊ�������ƿ���������߸��������ȡ���ijɹ��ʡ�
��������ȡ����ICSI������NOA��������Ҫ�����Ʒ���
������ԭ������������˥�������NOA���Լ�һ����ҩ������ʧ�ܵļ̷����������ܸı������NOA�����賢���������ȡ����
�������õ�����ȡ����ʽ��Ҫ��غ���п�ȡ����(TESE)��غ�贩�̳���ȡ����(TESA)��غ���п���ȡ����(MD-TESE)�ȡ�Ŀǰ��TESE��Ȼ��NOA��õ�ȡ��������TESA�����У�����С������֢�ٶ��ᡣ�����TESE������ʸ��͡��������١�����ԭ��TESE��TESA������“���”��“äĿ”�ػ�ȡ������֯�����������ķ���ѧȱ�ݡ�
����������ĩ�����ζ���ѧ�п�ѧ�Ŷӳ��Խ��������������п�ȡ����������غ���п���ȡ����(MD-TESE)���������������ȡ���Ļ��ʣ�Ŀǰ��Ϊ����NOA�ĺ��ļ�����
����2015�꣬һ��Ŀǰ���������(������15���о���1890��NOA����)��META������ʾ��MD-TESE�Ļ���ԼΪTESE��1.5����TESE�Ļ���ԼΪTESA��2��������������ʾ�������������ȡ��ʧ����Լ45%-57%��ͨ��MD-TESE�ɹ���þ��ӡ�
�������������ӡ�ѧϰ���߳�����Ҫ����������豸��ʱ�估���óɱ��ϸߵ��ص�ʹMD-TESE���ƹ�Ӧ�����ޡ�
����ʮ�����������ǽ����˴����о�����ͼ�ҵ�Ԥ������ȡ���ɹ��ʵ�����ָ�꣬��ϧδ����Ը������Ϊֹ�����ӻ��ʵĽǶ�������������غ֢��AZFa��/��AZFbȱʧ��46��XX�����Է�ת�ۺ����Ļ������⣬MD-TESE�����ϵľ��Խ���֢�����磬������Ϊ�����ܻ�þ��ӵĿ����ۺ������ߣ�Ŀǰ���ױ���������ȡ���ijɹ��ʿɴ�50%���ң���95%�ĺ����Ⱦɫ�����������
����Ŀǰ����������ͼ����NOA����ģ�ͣ�����Ӧ�ö��������������̽�롢��ϸ���������ס����ؼ�����ʾ�ټ�������λ��Ѱ�Ҿ��ӡ�������Ŀ�Դ���
�����ǹ���������֢���о���չ
����NOA���߾�������δ�ܻ�þ��ӣ���ICSI���Ʒ���ʧ�ܣ�һ���Ƽ�ǰ�����ྫ�ӿ�Ѱ�����ƻ��������ӡ�����Ȼ��������Ľ�����������ٻ��ߵ���������Σ�������л���ѯ��NOA���Ƶ����½�չ��
����Ŀǰ������δ������ֳϸ��(�������ξ���ϸ����Բ�ξ���ϸ��)��ICSI���Ƶ��о��������ì�ܡ������������ױ���ɹ����佡����������÷�����Ч�ʷdz����£��Ҹ÷������ܴ��ڵ������ӡ�Ǽ�����DZ�ڴ�����ص�����������ѧ��ȫ�������������ǵĹ��С���Ϊ���ྫ���Ǹ߶�ר�Ż���ϸ�������Dz�������ĸϸ����������������ѧ���Եĸ�ϵDNA������Ϊ��̥�����ṩǿ�����ı����Ŵ�ѧ���ס�����Ҫ��Ⱦɫ�ʰ����㹻��ĵ������ӣ��ڴ��ݵ���ĸϸ��ʱ����Щ�������ӿ���������������Ĭ�ķ���չ�����ۻ�����ı仯��Ӱ��������������뾫�ӷ����Ļ����ǽ��ܱ����Ŵ�������صġ�
����������ֳ������Ҫ�������ֳϸ�������\����Ϊ��������ѧ��Ȩ������NOA��������������һ�ּ���ֵ�Ĺ��ߡ�Ŀǰ���о�������Ҫ�����ڶ�غ������ڵIJ�������ֳϸ�������յ��ֻ��������ϸ�����յ��������ӡ��ձ���ѧ������С����̥��ϸ���յ���ԭʼ��ֳϸ������С��غ����ֲ��ɹ��ֻ�Ϊ���ӡ��������У��������⾫�������������Ѿ�����ϸ����Դ�Ķ��ܸ�ϸ���л�������������ϸ�����γɡ������ٴ�Ӧ����ң�����ڣ����������������ţ�����ʱ�գ�һ�ж���ӭ�ж��⡣
����ҹ�����±ϣ��ػ���������Ըһ��Ŭ����ֵ�á�
��ܰ��ʾ��������ɽ�������ҽԺ��ԭ ��ɽҽ�ƴ�ѧ�����������ҽԺ�����������翪չ�Թ�Ӥ����ҽԺ�������ѵ���30000�����Թܱ�����������������ί����ͨ���ĺϷ���չ������ֳ����(�Թ�Ӥ��)������ҽԺ�����Թ�Ӥ�����˹��ھ��뵽����������ί���ģ������������渨����ֳҽԺ��